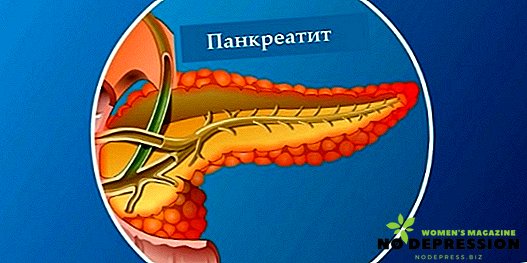
Uno degli organi più importanti del tratto gastrointestinale è il pancreas. È in esso che si formano gli enzimi digestivi che abbattono proteine, grassi e carboidrati.
Il suo apparato insulare secerne insulina e glucagone nel sangue - sostanze essenziali per il processo endocrino. Pertanto, è necessario impegnarsi nella prevenzione della pancreatite e del suo trattamento tempestivo.
Cause di pancreatite cronica
Infiammazione del pancreas - questa è la pancreatite. Può manifestarsi in forma acuta e cronica, con la forma acuta che implica il completo ripristino della funzione della ghiandola con un trattamento adeguato, mentre la forma cronica si sviluppa nel corso di 10-15 anni dalla forma acuta ed è caratterizzata da una diminuzione costante della funzione pancreatica.
La pancreatite cronica si sviluppa da una forma acuta della malattia. Le ragioni di ciò possono essere diversi fattori:
- Uso regolare di alcol in grandi quantità: questa è la causa principale nel 50% di tutti i casi di malattia. Gli enzimi, sotto l'influenza dell'alcol, crescono nel sangue e si fermano nei vasi, e lo spasmo dello sfintere causato dagli enzimi non consente agli enzimi di arrivare al cibo e digerirlo;
- Mangiare grandi quantità di cibi grassi o piccanti con una dieta squilibrata - gli attacchi di pancreatite acuta di solito compaiono dopo le vacanze, quando le persone mangiano cibo malsano e lo riempiono di grandi quantità di alcol;
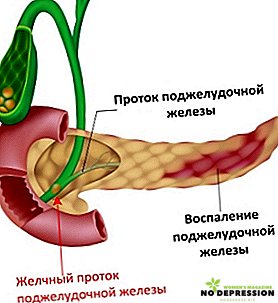
- Malattia di calcoli biliari - la pancreatite è la sua complicazione nel 20% di tutti i casi. Le pietre che passano attraverso i condotti bloccano gli enzimi nei dotti e non permettono loro di raggiungere l'intestino, distruggendo il pancreas stesso;
- Lesioni addominali o processi infiammatori negli organi addominali;
- Infezioni - la pancreatite può essere il risultato di epatite virale, parotite e persino influenza in determinate circostanze;
- Disordini metabolici
Uno dei motivi sopra elencati può essere l'inizio della pancreatite acuta e poi cronica, quindi si dovrebbe mangiare bene, non abusare di alcool e essere regolarmente monitorati da un medico.
Sintomi e diagnosi
Ogni malattia ha i suoi sintomi. La complessità dei sintomi dell'infiammazione cronica del pancreas negli adulti è che compaiono per un po 'e poi scompaiono.
ie Ci sono alcuni fattori che eccitano la malattia e manifestano i suoi sintomi.
Dovresti essere attento alla reazione del corpo a determinati fattori al fine di notare la tendenza nel tempo e consultare un medico.
I sintomi della pancreatite cronica sono:
- dolore di varia intensità nell'ipocondrio sinistro, a volte irradiato nella parte bassa della schiena. Gli attacchi di dolore di solito si verificano dopo un pasto e sono permanenti o temporanei;
- nausea o vomito;
- eruttazione spiacevole, bruciore di stomaco e persistente sapore aspro in bocca;
- pesantezza nell'addome e continuo ronzio;
- flatulenza;
- frequente stitichezza, inframezzata da feci molli;
- drastica perdita di peso.

Il diabete mellito è spesso non solo una malattia concomitante, ma anche un sintomo di pancreatite. In caso di comparsa e di aspetto ancora più regolare di uno o più sintomi elencati, è necessario consultare un medico per una diagnosi.
Consente di identificare solo procedure diagnostiche speciali. Il processo diagnostico si compone di diverse fasi:
- Vedere un dottore e parlare con lui;
- Rilevamento dei sintomi;
- Esame visivo del paziente, palpazione e rilevazione di vesciche o altre anomalie;
- Test di laboratorio: sangue, urina e feci;
- Coprogramma - determinazione della percentuale di cibo digerito;
- Prendendo test specifici e stress;
- ultrasuoni;
- gastroscopia;
- Ecografia endotropica;
- Endoscopia.
In alcuni casi, viene eseguita anche l'imaging a risonanza magnetica e computazionale. Poiché tutti i test sono abbastanza specifici, il più delle volte il paziente viene inviato all'ospedale subito dopo aver visitato il medico, dove è possibile effettuare test ed eseguire procedure in condizioni più favorevoli e al momento giusto.
Se il paziente avverte dolore, allora l'ospedale è un prerequisito.
I processi infiammatori possono verificarsi nei tessuti connettivi del pancreas, della sua testa o della cavità interna, per cui è necessaria una ricerca completa e completa per identificare la lesione e selezionare il ciclo di trattamento desiderato.
Trattamento della malattia
Il trattamento con pancreatite dovrebbe avere un approccio integrato, il cui scopo sarà la normalizzazione e il ripristino della ghiandola. Il trattamento prevede diete e terapia farmacologica. In casi speciali è prescritto un intervento chirurgico.
Il terapeuta è obbligato a prescrivere una dieta rigorosa, in base alla quale è possibile prevenire attacchi di pancreatite e il suo ulteriore sviluppo. Di solito, una dieta comporta solo cibi bolliti e cotti a vapore in quantità minime.

La terapia farmacologica ha lo scopo di alleviare il dolore. Come farmaci usati:
- No-silo - 1-2 tabl. fino a 3 volte al giorno;
- Novocaina - prescritta da un medico;
- Festal - fino a 2 compresse 3 volte al giorno;
- Mezim - 2 pillole prima dei pasti e 2 pillole dopo;
- L'ampicillina è un antibiotico per la prevenzione delle infezioni da 250-500 mg ogni 6 ore;
- Papaverina - 1 candela 2-3 volte al giorno;
- Platyphyllinum - 2-4 mg fino a 3 volte al giorno;
- Promedol è prescritto da un medico.
Tutti i farmaci utilizzati sono solitamente indicati come antispastici, antisecretori e farmaci pancreatici e devono essere usati rigorosamente come prescritto dal medico curante. La terapia dovrebbe includere anche l'eliminazione della dipendenza da alcol, se la causa dei processi infiammatori in esso e il trattamento attivo delle malattie associate.

L'intervento chirurgico è prescritto nel caso di una forma complessa della malattia, dolore acuto o comparsa di una cisti. Le operazioni possono essere eseguite in due modi:
- diretto - rimozione di cisti e calcoli dalla ghiandola o completa rimozione dell'organo;
- indiretto - include operazioni sui dotti biliari, sull'intestino o sulla neurotomia.
La pancreatite può essere curata?
La versione cronica della pancreatite implica cambiamenti irreversibili nei tessuti pancreatici ed è incurabile. Tuttavia, questa malattia non è fatale, con un trattamento tempestivo. I pazienti a cui viene diagnosticata questa malattia dovrebbero:
- essere visto da un dottore;
- essere esaminato ogni 6 mesi;

- trattare le malattie concomitanti;
- seguire una dieta;
- smettere di bere alcolici;
- subire un trattamento termale.
Non si deve pensare che il trattamento dipenda solo dal medico curante. Sfortunatamente, nella pancreatite cronica, il suo compito è solo quello di diagnosticare, alleviare i sintomi del dolore e prescrivere la dieta e il trattamento.
L'infiammazione continuerà, dipende solo dal paziente e dal suo lavoro su se stesso.
Dieta per pancreatite cronica
La dieta è l'elemento più importante nel trattamento del processo infiammatorio pancreatico. Ed è anche il più difficile, perché non è sempre facile forzare te stesso a mangiare il semplice porridge e rifiutare grassi e fumati. La dieta per questa malattia implica:
- il digiuno nei primi 2 giorni di attacchi dolorosi;
- rifiuto totale di alcol;
- restrizione massima del cibo grasso;
- usa solo sale come spezia;
- rifiuto di fagioli e cavoli;
- mangiare verdure contenenti amido e fibra, solo in forma cotta o bollita. Questi includono patate, carote, zucche, zucchine e barbabietole;
- restrizione di cioccolato, torte e torte alla crema;
- rifiuto di caffè e bevande gassate;
- utilizzare solo cibi caldi, non caldi;
- pasti suddivisi;
- l'uso di complessi vitaminici;
- rifiuto di brodi forti e prodotti in salamoia;
- la presenza di cibi ricchi di proteine;
- restrizione di grassi e carboidrati.

È il rispetto della dieta corretta e il rifiuto dei prodotti indesiderati, così come uno stile di vita sano aiuterà non solo a far fronte a periodi di pancreatite cronica, ma anche a ridurre al minimo i suoi effetti negativi.
Cosa fare durante l'esacerbazione
Esacerbazione di pancreatite cronica significa forte dolore al pancreas, possibile vomito e diarrea. Il primo passo di un'esacerbazione è visitare un medico o chiamare un'ambulanza a casa. In attesa dell'aspetto di un medico, dovresti:
- Per sdraiarsi - il paziente ha bisogno di riposo completo;
- Non mangiare cibo o acqua;
- Metti una piastra elettrica con acqua fredda sull'ipocondrio sinistro;
- Non usare antidolorifici.
In questa posizione, dovresti aspettare il medico e seguire i suoi consigli. Poiché la pancreatite cronica ha un periodo di esacerbazione di diversi giorni, dovresti riposare da solo per 2-3 giorni (è possibile prendere un congedo per malattia) e rifiutare il cibo per un paio di giorni.

Complicazioni e prognosi
L'infiammazione costante nel pancreas è caratterizzata dallo sviluppo di comorbidità come diabete, ulcera peptica e disturbi digestivi.
La mortalità della pancreatite cronica è di circa il 20% nella prima decade dopo la diagnosi e del 50% nei prossimi 20 anni.
La mortalità è causata dallo sviluppo di complicanze associate al collasso del tessuto pancreatico interessato e al loro ingresso nel sangue. Esacerbazioni, disturbi digestivi e sviluppo di infezioni hanno anche un effetto negativo.
Lo sviluppo è possibile:
- ittero;
- insufficienza renale acuta;
- lesioni ulcerative dello stomaco;
- edema polmonare e polmonite.
Con il rifiuto dell'alcool, così come con una dieta costante, il tasso di sopravvivenza per i pazienti con pancreatite è fino all'80%.
Per ulteriori informazioni sulla pancreatite cronica, vedere il seguente video.